Dr. Ante Ljubičić: Živjeti s dijabetesom
Indeks Članka
Inzulinska terapija
Za bolesnike s dijabetesom tipa 1 već je rečeno da od samoga početka, uz dijetu i tjelovježbu, moraju primati inzulin. U bolesnika s dijabetesom tipa 2, kada se ni uz pomoć kombinacije općih mjera i ne inzulinskih pripravaka ne postiže očekivani učinak, što upućuje na iscrpljenost inzulinske rezerve odnosno na to da beta-stanice nisu više sposobne stvarati i lučiti inzulin, vrijeme je za nadomjesno liječenje – uvođenje inzulina.
U najnovijim dopunama Hrvatskih smjernica o liječenju šećerne bolesti tipa 2, koje su objavljene početkom 2016. godine, ponovo se naglašava važnost individualnog pristupa kao zlatnog standarda u liječenju bolesti s obzirom na veći broj dostupnih lijekova i spoznaja o njihovoj učinkovitosti i sigurnosti, i donose informacije o pojavi novih lijekova (sporootpuštajući metformin, inzulin glargin u formulaciji 300 j/ 1 ml, inzulin degludek s djelovanjem duljim od 42 sata, inkretinski mimetici s produženim učinkom), koji obećavaju još veće mogućnosti kontrole bolesti u odnosu na prethodne. Ciljeve liječenja i odabir terapije treba prilagoditi pojedincu uzimajući u obzir njegovu životnu dob, trajanje bolesti, očekivano trajanje života, rizik od hipoglikemijskih komplikacija, prisutnost kroničnih komplikacija i popratnih bolesti, kao i socioekonomski status i cijenu lijekova.
U smjernicama se ističe kako se jedino ranim otkrivanjem i pravodobnim liječenjem bolesti može izbjeći ili odgoditi razvitak kroničnih komplikacija i poboljšati kvaliteta života osoba sa šećernom bolesti tipa 2. Kako je osnova šećerne bolesti tipa 1 gubitak vlastite sekrecije inzulina, jedina mogućnost liječenja je nadomjesna terapija, odnosno njegova trajna nadoknada izvana. Do otkrića inzulina 1921. g. (Banting i Best) bolesnici s ovim tipom dijabetesa nisu imali nikakve izglede; umirali su ubrzo nakon dijagnoze bolesti. S druge strane kod šećerne bolesti tipa 2 postoji više poremećaja: inzulinska rezistencija, povećana proizvodnja glukoze u jetri i postupno slabljenje vlastite sekrecije inzulina sve do potpunog prestanka, pa se i medikamentno liječenje usmjerava prema neutraliziranju tih poremećaja da bi i njima na kraju trebalo pridodati inzulin. Slijedi kratki prikaz liječenja i jednog i drugog oblika bolesti, a najprije riječ dvije o inzulinu i njegovim pripravcima.
Do osamdesetih godina prošlog stoljeća korišteni su isključivo inzulini dobiveni ekstrakcijom iz gušterača stoke (goveda i svinja). Primjena ovih inzulina nerijetko je bila praćena nepoželjnim nuspojavama poput alergijskih reakcija i nepredvidivih hipoglikemija. Nakon dolaska tehnologije rekombinantne DNK koja omogućuje proizvodnju potpuno pročišćenih inzulina koji posve odgovaraju ljudskom, oslobođenih bilo kakvih primjesa, da bi se uskoro po istoj tehnologiji pojavili i inzulinski analozi dobiveni modificiranjem molekule humanog inzulina s još većim prednostima. Doze inzulina izražavaju se u biološkim jedinicama. U Hrvatskoj se koriste samo otopine od 100 j/ml. Veće koncentracije do sada su se koristile samo za ugradbene inzulinske crpke, danas se već pojavljuju formulacije s većom koncentracijom za potkožno davanje.
Inzulinski pripravci:
Inzulini kratkog djelovanja:
humani regularni (Actrapid HM, Humulin R), početak djelovanja 30 – 60 min, maks. učinak 2 – 4 sata, djelovanje do 10 sati
analozi inzulina: lispro (Humalog), aspart (Novorapid), glulizin (Apidra); početak djelovanja 5 – 15 min, maks učinak 1 – 2 sata, djelovanje do 8 sati)
Inzulini produljenog djelovanja:
humani NPH (Insulatard, Humulin N); početak djelovanja 1 – 2 sata, maks učinak 4 – 8 sati, djelovanje 10 – 20 sati)
analozi: glargin (Lantus), detemir (Levemir); početak djelovanja 2 sata, djelovanje 18 – 24 sata
Predmješani inzulini
humani regularni/NPH (Humulin M3, M4)
analozi: aspart/NPH (Novomix 30, 50), lispro/NPH (Humalog Mix 25, 50)
Novi inzulini*:
degludec (Tresiba) analog inzulina, 100 j/ml, daje se potkožno, početak spori, djelovanje dulje od 42 sata)
degludec plus aspart (Ryzodeg 70/30); početak 5 – 15 min, djelovanje dulje od 42 sata
glargin 300 j/ml (Toujeo); početak spor, djelovanje do 36 sati
Inzulinska terapija šećerne bolesti tipa 1
Kada je riječ o inzulinskom liječenju ovog oblika bolesti, osobito o njenom uvođenju novootkrivenom bolesniku, zbog poprilične složenosti i zahtjevnosti cijeloga postupka, najbolje je sve to prepustiti specijaliziranom dijabetološkom timu. Ovim se liječenjem koje je neophodno od samog trenutka dijagnoze bolesti nastoji postići što bolja regulacija glukoze u plazmi (krvi) kako bi bila što sličnija onoj u zdravih ljudi. Da bi se to postiglo osmišljavaju se sheme primjene inzulina koje najbolje imitiraju fiziološku gušteračnu sekreciju inzulina u zdravih osoba.
Danas znamo da u zdravih postoji stalna niska bazična sekrecija inzulina uz pojačanja neposredno prije svakoga obroka. Prema tom obrascu osmišljena je tzv. intenzivirana inzulinska terapija koja se sastoji od jedne ili dvije dnevne doze inzulina s produljenim djelovanjem koje imitiraju bazalnu inzulinsku sekreciju i malih doza („bolusa) kratkodjelujućeg inzulina prije obroka. Prema istom obrascu provodi se i kontinuirana potkožna infuzija inzulina pomoću inzulinske crpke kao stalna bazalna infuzija inzulina uz programirana pojačanja („boluse“) prije obroka.
Cilj je ove terapije postići i stalno održavati dobru regulaciju glikemije za što je dokazano da je preduvjet prevencije dijabetičkih komplikacija.
Ukupna dnevna doza inzulina kao i broj injekcija tijekom dana i njihov raspored određuju se individualno, ovisno o definiranim ciljevima, dobi bolesnika, trajanju bolesti, planiranim tjelesnim aktivnostima, o njegovoj uhranjenosti, stanju regulacije, postojanju komplikacija i pridruženih bolesti, kao i njegovim željama i mogućnostima. O svim ovim detaljima, osobito o definiranju ciljeva bilo je riječi ranije, i dobro je stalno se na njih vraćati, osobito na one koji se odnose na interpretaciju nalaza samokontrole, prilagodbu doza, i ostalo.
Jedan od načina na koji se procjenjuje potrebna količina inzulina prije obroka jest prema količini ugljikohidrata u obroku. Za jednu jedinicu ugljikohidrata (15 g) potrebna je približno jedna jedinica inzulina brzog djelovanja kako razina glukoze u krvi ne bi porasla. Za bolesnike čija je osjetljivost na inzulin smanjena doza se povećava. Pri ovom računanju potrebno je također uzeti u obzir i razinu glukoze u krvi prije obroka. Sve se ovo provodi u okviru edukcije – individualne ili u malim skupina, najčešće kroz dnevnu bolnicu ili tijekom hospitalizacije. Ovo posljednje osobito je opravdano i korisno za novootkrivene bolesnike radi uvođenja inzulinske terapije.
Primjena malih doza kratkodjelujućeg inzulina uz praćenje njihova učinka (smanjenja glukoze u plazmi), iako ni druge mogućnosti ne treba isključivati, možda je najsigurniji put da se empirijski i bez rizika od hipoglikemije dođe do potrebne ukupne dnevne doze. U ovom početnom razdoblju ne može se pretjerati s isticanjem nužnosti samokontrole, ponajprije radi prevencije hipoglikemijskih stanja.
Katkad je razvoj šećerne bolesti tipa 1 sporiji, i u takvih će bolesnika zbog održane (iako oslabljene) sekrecije inzulina biti moguće kroz neko vrijeme kontrolirati bolest primjenom jedne ili dvije manje doze inzulina s produljenim djelovanjem ili predmješanog inzulina. Bolesnika, također, treba poučiti kako prepoznati i kako se prilagoditi nastanku remisije bolesti, odnosno njenom prolaznom smirenju („medeni mjesec“). Naime, zna se dogoditi da u takvim stanjima poneki bolesnik zbog poboljšanja nalaza pomisli da se pogriješilo u dijagnozi i da mu liječenje više nije potrebno. U tom će razdoblju katkad najčešće biti dovoljna i sasvim mala doza inzulina s produženim djelovanjem.
Bolesnici kojima se uvodi inzulin moraju biti dobro educirani o svim aspektima ovog liječenja: o tehnici uboda i davanja inzulina, o rukovanju Pen štrcaljkom, o pravilnom čuvanju inzulina, o samokontroli, o interepretaciji nalaza i reagiranju na njih, o vođenju dnevnika samokontrole i postupanju u slučaju hipoglikemije ili nekih drugih problematičnih situacija.
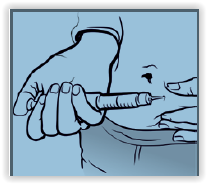
Današnje naprave za davanje inzulina (tzv. penovi – jer su nalik na penkale) usavršene su i prilagođene potrebama i mogućnostima oboljelih do te mjere da ih s lakoćom mogu rabiti i osobe s motoričkim smetnjama i slabijega vida. To su štrcaljke s finim, tankim i gotovo bezbolnim iglama s kojima je davanje inzulina jednostavno i sigurno.
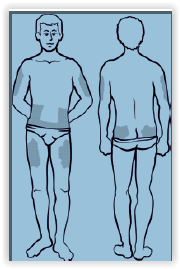
Inzulin se injicira pen-štrcaljkom pod kožu, okomito na tijelo. Mjesta injiciranja su prednja stijenka trbuha te vanjske strane natkoljenica i nadlaktica. Ta se mjesta trebaju neprestano mijenjati (svakoga dana na drugu stranu trbušne stijenke) kako bi se smanjila mogućnost oštećenja tkiva.
Mjesta davanja inzulina
Miješane inzuline (mutne) potrebno je prije davanja promiješati laganim pokretima šake, bar desetak puta. Igle za pen treba redovito mijenjati; najbolje za svako davanje, a obvezno nakon 3 do 4 uboda.
Način davanja inzulina.
Za miješane (mutne) inzuline, zbog njihove gustoće, iglu treba promijeniti pri svakom davanju. Veličina igle bira se ovisno o dobi i uhranjenosti bolesnika (6 mm za djecu i mršave, 8 mm za normalno uhranjene i 12 mm za pretile osobe i za veću dozu inzulina).
Inzulin koji se rabi drži se na sobnoj temperaturi (najdulje do šest tjedana), ali podalje od izvora topline – sunčeva svjetla, radijatora i dr., dok se zalihe inzulina čuvaju u vratima hladnjaka na temperaturi od 2 do 8 °C.
Inzulinske crpke
Inzulinske crpke su malene, vrlo složene naprave kojima se inzulin
aplicira potkožno ili u venski sustav u obliku kontinuirane programirane
infuzije. Na taj se način maksimalno imitira fiziološka sekrecija
inzulina u obliku točno programirane bazalne količine inzulina
tijekom 24 sata, te bolusa inzulina (pojačanja doze) prije obroka.
Na taj se način inzulin primjenjuje uglavnom u bolesnika s dijabetesom
tipa 1, u kojih nije bilo uspjeha s konvencionalnom intenziviranom
inzulinskom terapijom (nestabilni dijabetes, dijabetes u trudnoći,
kod djece i sl.). Dosta zahtjevna tehnička procedura uz uporabu
ovih crpki, prijeko potrebna intenzivna samokontrola, kao i stalna
dostupnost dijabetologa te relativno visoka cijena razlozi su ograničenosti
njihove primjene kod nas.
Inzulinska terapija kod šećerne bolesti tipa 2
Kada se u bolesnika sa šećernom bolesti tipa 2 ne postiže zadovoljavajuća
regulacija glikemije uz pomoć neinzulinskih lijekova i njihovih
kombinacija vrijeme je za nadomjesno liječenje ‒ uvođenje inzulina.
Nije opravdan često prisutan strah od inzulina i odgađanje
njegove primjene kad je to potrebno. Često je pitanje: Hoću li postati
ovisnik o inzulinu kada ga jedanput počnem primati? Odgovor je:
Ne postaje se ovisnikom zbog samog inzulina, on se ponovno može
isključiti pa će stanje ponovno biti kao ranije, znači loše; u pitanju je
potreba za inzulinom kojega gušterača više ne luči u dovoljnoj mjeri,
pa je jedino razumno rješenje nadomjesna terapija.
Nasuprot tome katkad i sami bolesnici inzistiraju na uvođenju inzulina
i prije nego što su iskorištene sve ostale mogućnosti i kada
to sa stručnog aspekta nije najbolja opcija. Najčešće je to zbog nespremnosti
za promjenu svojih životnih navika i odbojnosti prema
uzimanju većeg broja peroralnih pripravaka od kojih, kako im se
čini, nemaju nikakve korsti, pa misle da to najlakše mogu popravi
ti inzulinom. U takvim slučajevima potrebno ih je pokušati uvjeriti
da to dugoročno može imati štetne posljedice za njihovo zdravlje
(debljanje, alergija, hipoglikemije, promjene na mjestu davanja, povećan
rizik od nekih ozbiljnijih bolesti i sl.) i objasniti im da je kod
njihove bolesti glavni problem rezistencija na inzulin a ne njegov
manjak.
Inzulinska terapija kod ovog oblika bolesti jest indicirana, makar
privremeno, i u svim uvjetima koji opterećuju metaboličko stanje organizma,
primjerice, u stanjima infekta, šoka, intoksikacija, ozljeda,
prije i za vrijeme operativnih zahvata, uz terapiju neke druge bolesti
koja diže razinu glukoze u krvi – kortikosteroida itd. Nekoliko je
načina na koje se započinje s inzulinskom terapijom kod dijabetesa
tipa 2:
Prvi je način davanje malih doza kratkodjelujućeg inzulina
prije obroka; može se početi prije samo jednog obroka, obično
glavnog, pa postupno i prije ostala dva, ili odmah prije sva tri
obroka. Obično se počinje sa 6 jedinica inzulina, a doza se postupno
povećava dok se ne postigne zadovoljavajuća regulacija.
Uz ovu terapiju isključuju se peroralni antidijabetici osim metformina.
Drugi je način dosadašnjoj terapiji pridodati dugodjelujući
(bazalni) inzulin u maloj dozi (10 do 16 jedinica) prije spavanja,
uz postupno povećavanje doze do postizanja ciljnih vrijednosti.
Treći način je davati predmješani inzulin (kombinaciju inzulina
s kratkim i produljenim djelovanjem) dva puta dnevno prije
doručka i večere. Doza se titrira do normalizacije glikemije.
Katkada je potrebno pridodati i treću dozu pred ručak. I uz ovu
se terapiju isključuju svi ostali lijekovi osim metformina. Ova
shema posebno pretpostavlja redovitost obroka zbog rizika hipoglikemije.
I konačno, četvrti način je intenzivirana inzulinska terapija, što
znači davanje jedne do dvije doze inzulina produljenog djelovanja
ujutro i navečer uz male doze kratkodjelujućeg inzulina
prije obroka. Na ovakav način nakon izvjesnog vremena, često
već nakon godinu dana, završava svaka inzulinska terapija bez
obzira na njen početak. I ovdje se u terapiji zadržava metformin
ako je to moguće (ako nema nuspojava), a isključju sekretagozi
– lijekovi koji potiču sekreciju inzulina.